
متخصص زنان
درمان مشکلات یائسگی و کاهش عوارض آزار دهنده
درمان مشکلات یائسگی شامل رویکردهای متنوعی برای کاهش علائم

درمان مشکلات یائسگی شامل رویکردهای متنوعی برای کاهش علائم
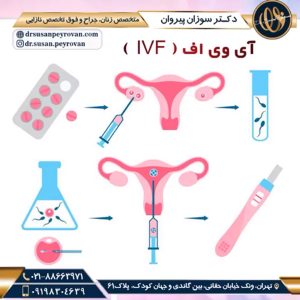
شانس موفقیت بالا درمان ناباروری در درجه اول بستگی
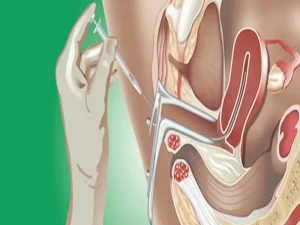
معرفی بهترین دکتر برای آی یو آی در تهران

پیشرفت تکنولوژی و علم پزشکی همواره در جهت ارتقای