
سقط خود به خودی جنین یکی از اتفاقات ناخواسته در بارداری است. در این مقاله به دلایل اصلی، علائم نگرانکننده، روشهای تشخیص و آنچه پس از سقط باید بدانید، میپردازیم.
سقط خودبهخودی جنین، به پایان یافتن ناگهانی بارداری پیش از هفته بیستم بدون مداخله پزشکی گفته میشود. این اتفاق ممکن است برای هر زنی، حتی در یک بارداری بهظاهر سالم نیز رخ دهد. برخلاف تصورات عمومی، سقط خود به خودی لزوما نشانه ضعف جسمی یا اشتباهات مادر نیست. در واقع، اغلب این نوع سقطها به دلایل کاملا طبیعی و بیولوژیکی اتفاق میافتند و بخشی از فرایند غربالگری طبیعی بدن در دوران رشد جنین محسوب میشوند.
در حالی که تجربهی سقط میتواند از نظر روانی برای مادر بسیار تلخ باشد، باید دانست که این موضوع در بسیاری از موارد قابل کنترل نیست. درک بهتر این پدیده به مادران کمک میکند تا با احساس گناه یا اضطراب غیر ضروری رو به رو نشوند.

اگر چه سقط خود به خودی جنین پدیدهای نگرانکننده است، اما بسیار شایعتر از آن چیزیست که تصور میشود. طبق آمار جهانی، حدود ۱۰ تا ۱۵ درصد از بارداریهای تایید شده به طور طبیعی به سقط ختم میشوند. این آمار در بارداریهای ناشناخته (یعنی پیش از آگاهی مادر از بارداری) حتی بیشتر است. بیشتر این سقطها در سهماههی اول بارداری رخ میدهند؛ زمانی که جنین هنوز در مراحل ابتدایی شکلگیری قرار دارد. بسیاری از این موارد ناشی از مشکلات ژنتیکی هستند که مانع رشد طبیعی جنین میشوند.
سقط میتواند دلایل متعددی داشته باشد که برخی به جنین و برخی به مادر مربوط میشوند. شناخت این دلایل به درک بهتر شرایط و در برخی موارد به کاهش احتمال تکرار آن کمک میکند.
اغلب سقطهای زودهنگام ناشی از ناهنجاریهای ژنتیکی و کروموزومی در جنین هستند. این اختلالات در زمان تقسیم سلولی رخ میدهند و به رشد ناقص یا غیرممکن جنین منجر میشوند.
عوامل متعددی در بدن مادر میتوانند زمینه ساز سقط شوند. از بیماریهای مزمن گرفته تا سبک زندگی نامناسب، همگی میتوانند در سلامت بارداری تاثیر بگذارند.
تشخیص دلیل تخصصی سقط جنین، به روند درمان و بارداریهای آينده کمک خواهد کرد. برای اینکه یک تشخیص صحیح و مشاوره عالی داشته باشید، به بهترین متخصص ناباروری در تهران مراجعه کنید.
شناسایی زودهنگام علائم سقط میتواند به مراجعه سریعتر به پزشک و جلوگیری از عوارض جدی کمک کند. علائم ممکن است تدریجی یا ناگهانی بروز کنند، اما در هر صورت نباید نادیده گرفته شوند.
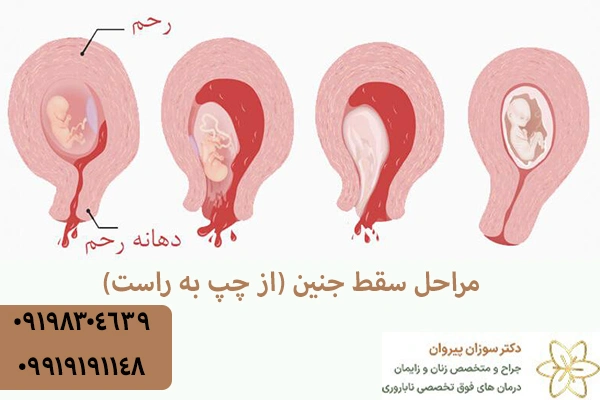
در صورت بروز هرگونه علائم نگران کننده، مراجعه به پزشک متخصص ضروری است. مراجعه به موقع به پزشک از ناباروری بعد از سقط جنین جلوگیری خواهد کرد. تشخیص دقیق سقط معمولا با ترکیبی از معاینه فیزیکی، آزمایشات خونی و سونوگرافی انجام میشود.
پس از وقوع سقط، چه بهصورت کامل و چه ناقص، مراقبتهای جسمی و روانی اهمیت زیادی دارند. برخی سقطها بدون نیاز به درمان خاصی خود به خود تخلیه میشوند، اما در موارد دیگر، اقدامات پزشکی برای پاکسازی کامل رحم مورد نیاز است.
بله. بیشتر زنانی که یک یا حتی دو بار سقط داشتهاند، میتوانند بارداریهای سالمی را تجربه کنند. سقط خود به خودی جنین معمولا نشانهی ناباروری نیست و بسیاری از پزشکان توصیه میکنند که بعد از یک یا دو سیکل قاعدگی طبیعی، میتوان اقدام به بارداری مجدد کرد. اما اگر سقط بهصورت مکرر (یعنی سه بار یا بیشتر) رخ دهد، باید بررسیهای تخصصی صورت گیرد. این بررسیها ممکن است شامل تستهای ژنتیکی، آزمایشات خونی، سونوگرافی از رحم و بررسی وضعیت هورمونی باشد.
سقط خود به خودی جنین تجربهای تلخ اما بخشی از واقعیتهای بارداری است. در بیشتر موارد، مادر هیچ نقشی در وقوع آن ندارد و نمیتوان آن را پیشبینی یا صد در صد پیشگیری کرد. اما با آگاهی از دلایل شایع، علائم هشدار دهنده و اهمیت مراقبتهای پزشکی، میتوان از عوارض جسمی و روانی آن کم کرد. اگر شما یا یکی از عزیزانتان چنین تجربهای داشتهاید، بدانید که راه بارداری سالم همچنان باز است. در کنار پزشک متخصص و با آرامش خاطر، میتوان بار دیگر امید را در دل کاشت.

دکتر سوزان پیروان
جراح و متخصص زنان
درمانهای فوق تخصصی ناباروری
ایشان در سال ۱۳۷۴ از دانشگاه بهشتی با رتبه دوم برد کشوری فارغ التحصیل شدند. دکتر پیروان در سال ۱۳۸۱ دوره ی تکمیلی نازایی در پژوهشگاه رویان گذراندند.